2026年4月02日
(院長の徒然コラム)
はじめに
近年、口元の美しさへの関心が高まり、審美歯科治療の需要が増加しています。
中でも、歯の表面に薄いセラミックを貼り付けて、歯の色や形、軽度の歯並びなどを改善する「ラミネートベニア」は、その優れた審美性と低侵襲性から、多くの患者様から注目を集めています。
しかし、この治療法が長期的に安定した成果をもたらすためには、適切な材料選択、精密な歯の形成、そして確実な接着技術が不可欠です。
今回のコラムでは、最新の科学的エビデンスと論文データに基づき、ラミネートベニアの臨床的性能、特にその生存率と成功率、そして長期的な成功を左右する重要な要因について深く掘り下げて解説します。
ラミネートベニアの臨床的成果:長期的な成功の秘訣
ラミネートベニアは、その導入以来、審美修復治療において広く用いられてきました。
様々な研究により、その臨床的成果が詳細に報告されており、長期にわたる生存率と成功率が評価されています。
1. ラミネートベニアの生存率と一般的な合併症
ラミネートベニアの臨床的生存率は、使用される材料や患者の口腔状態、術者の技術など、多くの要因によって変動します。
複数の研究データを総合すると、ラミネートベニアの生存率は以下の範囲であることが示されています。
⚫︎5年未満の観察期間:95.1%~100%
⚫︎10年未満の観察期間:82.5%~100%
⚫︎10年以上の観察期間:72.6%~95.0%
特に、Layton氏らの研究では、6年未満のセラミックラミネートベニアの生存率が10〜16年の期間よりも有意に高いことが示されており、長期にわたる安定性の維持にはいくつかの課題が存在することも示されています。
ラミネートベニアのトラブルしては、主に以下の合併症が挙げられます。
①チッピング(欠け)や破折
特に咬合力が集中する部位や、薄い部分に発生しやすい。
②脱離
ベニアが歯面から剥がれること。接着操作の不備や、咬合力による過度な負荷が原因となる。
③辺縁部の変色や適合不良
セメントの露出や劣化、歯肉の退縮などが原因で、ベニアと歯の境界が目立つようになる。
④二次う蝕(虫歯)
ベニアの辺縁からの細菌侵入により、内部で虫歯が進行すること。
⑤歯の破折
強い咬合力や外傷により、ベニアだけでなく歯自体が破折するケース。
⑥歯髄炎(神経の炎症)や歯髄壊死
歯の形成時に歯髄に過度な刺激が加わったり、辺縁からの細菌侵入によって起こる。
⑦歯肉退縮
歯肉が下がり、ベニアの辺縁が露出すること。
これらの合併症は、術後早期(1年以内)には脱離や破折が多く見られる傾向があり、長期的(5年以上)には二次う蝕、辺縁部の問題、歯肉退縮などが主なトラブルの原因となることが報告されています。
2. ラミネートベニアに推奨される材料の選択
現在、ラミネートベニアには様々な材料が用いられていますが、長期的な臨床的安定性を示す材料として、シリカ系セラミックスが推奨されています。
《推奨される材料》
⚫︎フェルドスパー磁器 (Feldspathic porcelain)
優れた審美性と天然歯のような透明感を持つ。
⚫︎リューサイト強化ガラスセラミックス
(Leucite-reinforced glass ceramics: LRG)
フェルドスパー磁器よりも強度が高く、耐久性に優れる。
⚫︎二ケイ酸リチウムガラスセラミックス
(Lithium disilicate ceramics: LDS)
高い強度と審美性を兼ね備え、近年の主流となっている。
これらのシリカ系セラミックスは、フッ化水素酸エッチングとシラン処理によって強固な接着が可能であり、多くの研究で長期にわたる良好な生存率と成功率が報告されています。
《その他の材料》
⚫︎ジルコニア
強度は非常に高いものの、シリカ系セラミックスに比べて接着が難しく、フッ化水素酸エッチングが効果的でないため、長期的な接着安定性に関する臨床データが不足しています。
しかし、臨床データが不足しているだけで、接着操作さえきちんとしていれば、長期間使用できます。
⚫︎間接コンポジットレジン
低侵襲性ではありますが、長期的な観察期間ではシリカ系セラミックスと比較して生存率が低い傾向が報告されています。
特に表面劣化、光沢維持、色の適合性、色調安定性においてシリカ系セラミックスに圧倒的に劣るとされています。
3. 歯の準備と接着手技の重要性
ラミネートベニアの長期的な成功には、適切な歯の準備と、精密で確実な接着プロトコルが最も重要な要素です。
《歯質削除の量とデザイン》
①低侵襲性
ラミネートベニアは、オールセラミッククラウンが健全な歯質を約63〜75%削除するのに対し、前歯部ではわずか3〜12%の削除で済む、非常に低侵襲な治療法です。
この健全歯質の保存が、歯の長期的な予後において重要となります。
②エナメル質の保存
レジンセメントと歯質との信頼性の高い接着を得るためには、歯質削除を可能な限りエナメル質内にとどめることが不可欠です。
エナメル質は象牙質に比べて接着強度がはるかに高く、安定した接着を可能にします。
③象牙質露出の最小化とシーリング
歯の形成時に象牙質が露出すると、接着強度が低下し、ラミネートベニアの成功率が有意に減少することが示されています。
Gresnigt氏らの研究では、50%以上の象牙質露出がある支台歯では、11年間の追跡期間において生存率が81.8%と有意に低いことが報告されています。
象牙質露出を最小限に抑えることが重要ですが、やむを得ず象牙質が露出した場合は、即時象牙質シーリング(Immediate Dentin Sealing: IDS)が有効です。
IDSは、歯を形成した直後に象牙質に接着剤を塗布・硬化させる処置で、象牙質の接着性を高め、術後の知覚過敏を防ぎ、二次う蝕のリスクを低減する効果があります。
印象を取る前に必ず塗布を忘れないようにしましょう。
④形成デザイン
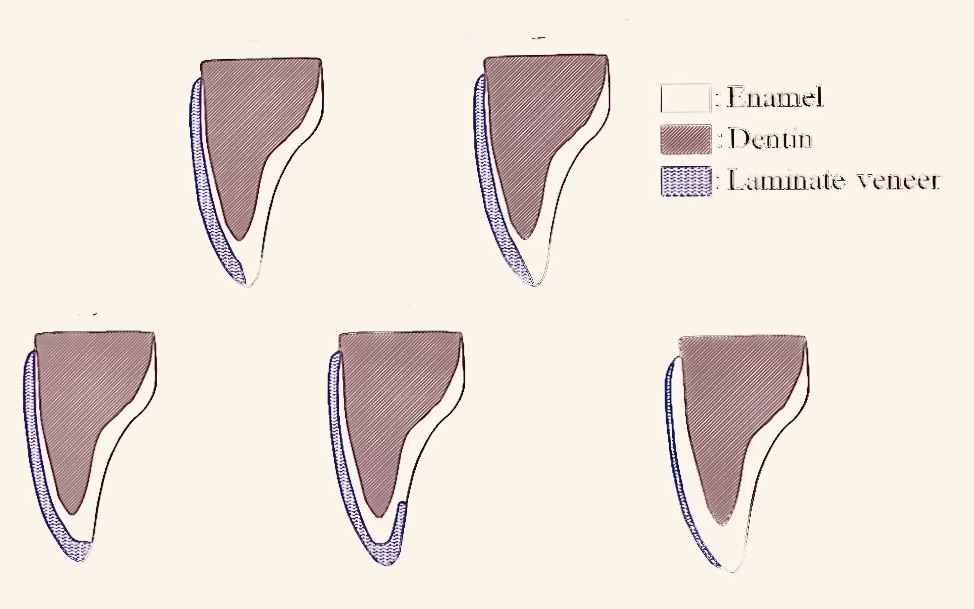
切縁部の形成デザインには、ウィンドウタイプ、フェザードエッジ、口蓋側シャンファー、バットジョイントなど様々な種類があります。
オーバーラップするデザイン(口蓋側シャンファー、バットジョイント)は、切縁部の審美性を高め、ベニアの破折リスクを減少させる可能性がある一方で、歯質の削除量が増えるというデメリットもあります。
歯質削除を行わない「ノープレップ(No-prep)」デザインは最も低侵襲ですが、慎重な適応症の見極めが必要です。
(詳しくはノンプレップベニアの歯科コラムを読んでみてください。)
⑤接着操作手順
⚫︎ラミネートベニア表面処理
シリカ系セラミックス製のラミネートベニアには、接着性を最大限に高めるために、フッ化水素酸エッチングとシランプライマー処理が必須です。
これにより、セラミックス表面にミクロな凹凸が形成され(ミクロメカニカルインターロック)、化学結合が促進されます。
⚫︎支台歯表面処理
エナメル質に対しては、37〜40%リン酸によるエッチングが標準的な処理です。
露出した象牙質には、適切なボンディング剤を適用します。
⚫︎レジンセメントの選択
ラミネートベニアの接着には、レジンセメントが不可欠です。特に、光重合型および二重重合型レジンセメント(デュアルキュア型)が主に用いられます。
これらのセメントは、操作時間の制御が容易であること、余剰セメントの除去が比較的容易であること、そして優れた色安定性を持つことが利点です。
4. 患者要因とその他の考慮事項
ラミネートベニアの長期的な成功は、材料や術者の技術だけでなく、患者自身の口腔状態や習慣にも大きく影響されます。
①歯の活力(Vitality of Abutment Teeth)
Brier 氏らの研究では、生活歯(神経のある歯)と比較して失活歯(神経のない歯)の方がラミネートベニアの失敗リスクが高いことが示唆されています。
これは、失活歯が変色や歯の破折、経時的な色の変化など、様々な問題と関連しているためと考えられます。
一方で、失活歯と生活歯の間で生存率に有意な差がないとする研究もあります。
しかし、失活歯の適応にはより慎重な診断と、場合によっては全周冠(フルクラウン)などの別の修復方法が適切であるとされています。
②ブラキシズム(歯ぎしり・食いしばり)の影響
多くの臨床試験で、ブラキシズムのある患者ではラミネートベニアの失敗率が高いことが報告されています。(というか天敵)
特に破折や脱離のリスクが増加します。Faus-Matoses氏らの研究では、ブラキシズム患者において咬合装置(ナイトガードなど)を使用することで失敗率が減少する有効性が示されています(咬合装置使用群の8年生存率89.1%に対し、非使用群は63.9%)。
したがって、ラミネートベニア治療を行う前には、ブラキシズムの有無を正確に診断し、必要に応じて咬合装置の装着を検討することが非常に重要です。
③ラミネートベニアの適用部位
上顎前歯部に適用されることが多いラミネートベニアですが、下顎歯への適用や小臼歯への適用も検討されます。
いくつかの研究では、上顎ラミネートベニアの生存率が下顎よりも有意に高いことが示されており、これは接着面積の違いに起因する可能性があります。
また、小臼歯部に適用されたラミネートベニアは、前歯部と比較して失敗リスクが高いことが報告されています:
これは、後方歯部がより強い咬合力を受けやすく、ベニアの破折や脱離のリスクが高まるためと考えられます。
終わりに
今回のコラムで紹介した多くのエビデンスに基づく研究データから、ラミネートベニアは適切に実施されれば非常に審美性が高く、長期的に安定した治療法であることがわかります。長期的な成功を確実にするためには、以下の点が特に重要です。
①シリカ系セラミックスの選択
フェルドスパー磁器、LRG、LDSなど、長期的な臨床実績のあるシリカ系セラミックスの使用が推奨されます。
②低侵襲で精密な歯の形成
健全な歯質、特にエナメル質の保存を最優先し、象牙質露出を最小限に抑えることが接着の鍵となります。
象牙質が露出した場合は、即時象牙質シーリング(IDS)の適用を検討します。
③厳格な接着プロトコルの遵守
セラミックス表面へのフッ化水素酸エッチングとシラン処理、歯質へのリン酸エッチングとボンディング剤の適用、そして適切なレジンセメントの選択と確実な接着操作が不可欠です。
④患者要因の考慮
ブラキシズムの有無を確認し、必要に応じて咬合装置の使用を検討すること。
また、失活歯や小臼歯への適用は、より慎重な診断と、場合によっては他の治療法との比較検討が必要です。
ラミネートベニア治療は、患者様一人ひとりの口腔状態、審美的なニーズ、そしてライフスタイルに合わせてカスタマイズされるべき治療です。
常に最新の科学的知見に基づいた診断と治療計画が、美しい笑顔と口腔の健康を長期にわたって維持するための鍵となります。
ご自身の歯の状態やラミネートベニア治療に関する疑問がある場合は、信頼できる歯科医師と十分に相談し、個々に最適な治療法を選択することが大切です。







