2026年4月02日

(院長の徒然コラム)
はじめに
歯科医療の現場において、患者さんの安全を確保することは、治療の質の高さと同等、あるいはそれ以上に重要な責務です。
日々の診療では、むし歯や歯周病の治療、補綴、矯正、インプラントなど多岐にわたる処置が行われますが、どんなに細心の注意を払っていても、予期せぬ急変が起こり得る可能性を常に念頭に置く必要があります。
特に、歯科医院には高齢者や基礎疾患を持つ患者さんも多く来院されるため、心停止などの緊急事態への対応能力は、歯科医療従事者にとって不可欠なスキルであると言えるでしょう。
1. 歯科医療現場における一次救命処置(BLS)の重要性
院外心停止(Out-of-Hospital Cardiac Arrest: OHCA)の発生は、日本では年間約13万件にも上り、その救命率は未だ低い水準にあります。
心停止患者の救命率は時間の経過とともに急速に低下するため、「救命の連鎖」と呼ばれる一連の対応が極めて重要です。
この連鎖の最初の環である「早期認識と通報」に続き、「早期の質の高い一次救命処置(Basic Life Support: BLS)」が、患者の社会復帰に直結する最も重要な要素とされています。
バイスタンダー(そばに居合わせた人)によるBLSが行われた場合、救命の可能性は約2倍に高まることが知られており、これは一般市民も含んだ医療従事者である私たち歯科医師や歯科衛生士、歯科助手にも等しく求められる役割です。
歯科医療現場で起こり得る急変としては、局所麻酔薬や薬剤によるアレルギー反応(アナフィラキシーショック)、迷走神経反射による失神、てんかん発作、脳卒中、心筋梗塞など多岐にわたります。
これらのうち、心停止に至る可能性のある重篤な状態に対しては、迅速かつ的確なBLSが患者の命を繋ぐ重要な手段となり得ます。
そのため、歯科医療従事者は、単に知識としてBLSを知っているだけでなく、実際に「できる」状態を維持することが極めて重要となります。
2. JRC蘇生ガイドライン2025の変更点と歯科医療従事者への示唆
日本の蘇生法における指針であるJRC蘇生ガイドラインは、最新のエビデンスに基づいて定期的に改訂されます。
2025年版では、市民用一次救命処置の基本的な流れに大きな変更はないものの、救助者のためらいを減らし、救命率向上を目指すための重要な4つのポイントが追記されました。
これらの変更点は、歯科医療現場におけるBLSの実施にも深く関わってくるため、詳細な理解が求められます。
①AED使用時の服の着脱に関する追記
「適切な位置の素肌にパッドを貼ることができれば、服をすべて脱がさなくてもよい。」という文言が追記されたことは、AEDの使用率向上、特に女性患者に対するAED使用への心理的障壁の軽減を目的としています。
これまでの救命講習では、男性マネキンを用いて服をすべて脱がせてパッドを貼る指導が一般的でしたが、実際の現場で女性患者に直面した際、救助者が服や下着を脱がせることに抵抗を感じ、AED使用が遅れるケースが問題視されてきました。
歯科医院では、患者さんのプライバシー保護が重要視される空間であり、特に女性患者の衣服を脱がせる行為には、救助者だけでなく周囲のスタッフも躊躇しがちです。
この追記は、そうした心理的な壁を取り払ってくれ、服をすべて脱がす必要はなく、適切な位置の素肌にパッドを貼れば良いとしてくれています。
例えば、厚手のセーターなどは脱がせる必要がありますが、薄手の肌着の上からでも位置を調整して貼付できる場合があります。胸骨圧迫を継続しながら素早くパッドを貼ることが最優先であり、この指針は、歯科医療従事者が患者さんの性別に関わらず、ためらうことなくAEDを使用するための大きな後押しとなるでしょう。
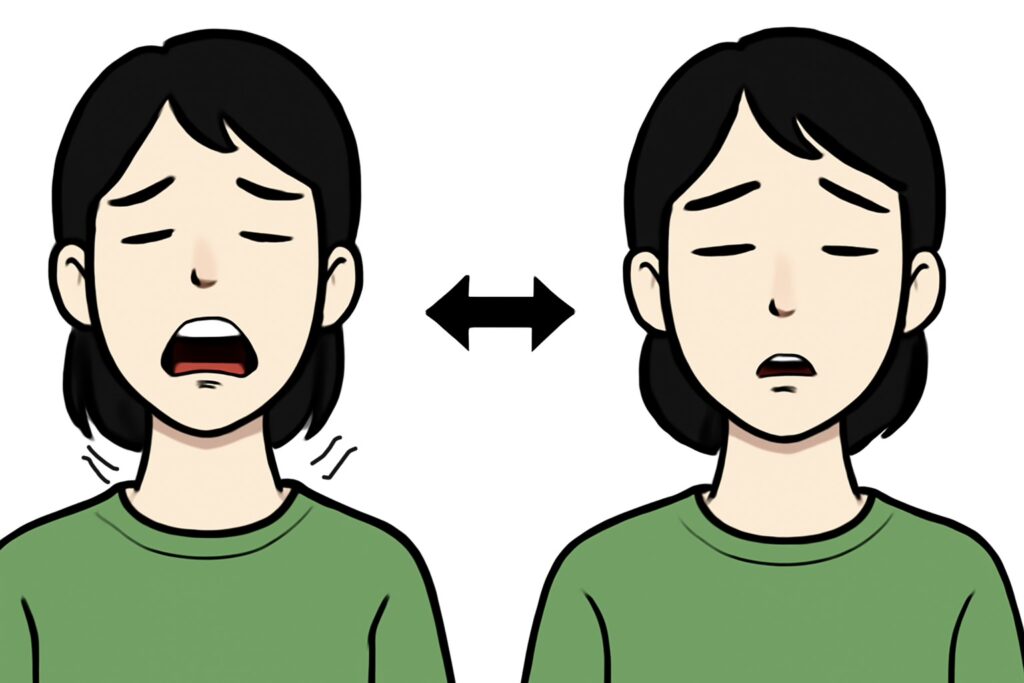
②死戦期呼吸に関する追記
「突然の心停止の直後には死戦期呼吸、すなわちしゃくりあげるような不規則な呼吸が時折みられる。これを市民救助者は『呼吸をしている』と誤って判断して見逃すことがあるが、このような普段どおりでない死戦期呼吸を認めた場合もCPRの適応である。」という追記は、心停止の判断をより正確にするための重要な情報です。
死戦期呼吸は、心停止直後に脳への酸素供給が途絶えることで、一時的に脳幹が刺激されて起こる、あえぐような呼吸を指します。これは「呼吸をしている」状態とは全く異なり、心停止の兆候であることを理解しておく必要があります。
歯科医療現場では、患者さんの意識レベルの変化や呼吸状態の観察は日常的に行われますが、急変時には冷静な判断が難しくなることがあります。
特に、治療中の器具の誤嚥による窒息など、気道閉塞が疑われる状況と心停止を鑑別する際にも、呼吸の有無だけでなく「普段通りの呼吸か」という視点が不可欠です。
もし患者に反応がなく、胸とお腹の動きが確認できず、または普段と異なる「しゃくりあげるような不規則な呼吸」が認められる場合は、ためらわずに心停止と判断し、CPRを開始する必要があります。
判断に迷う場合は、119番通報で通信司令員に状況を伝え、助言を仰ぐことも躊躇すべきではありません。
③胸骨圧迫のリスクに関する追記
「心停止ではない場合でも、胸骨圧迫によって傷病者に傷害が発生するリスクは低く、救助者は恐れずに胸骨圧迫を開始すべきである。」という追記は、救助者の行動を促すための重要なメッセージです。
心停止の判断に自信が持てない状況で、むやみに胸骨圧迫を行うことに抵抗を感じる救助者は少なくありません。
胸骨圧迫による肋骨骨折などの傷害発生の可能性を懸念する声も聞かれます。
しかし、心停止している患者にとって、CPRの開始が1分遅れるごとに救命率は約10%低下すると言われています。
この事実は、躊躇なくCPRを開始することの絶対的な重要性を示しています。
歯科医療現場では、口腔内の処置中に急変が起こるという特殊性から、適切な体位の確保や器具の撤去など、初期対応に時間を要する場合があります。
また、医療従職者であるからこそ、「誤診」や「過剰な処置」への不安が行動を抑制してしまうことも考えられます。
しかし、JRC蘇生ガイドライン2025のこの追記は、心停止の疑いがあるならば、傷害リスクを恐れずにCPRを開始することの正当性を強く示唆しています。私たち歯科医療従事者は、患者さんの命を救うという使命を最優先に考え、勇気を持って行動することが求められます。
④オートショックAEDに関する追記
「ショックボタンを押さなくても自動的に電気ショックを行う機種もあり、その際もAEDの音声メッセージに従う。」という追記は、AEDの機種多様化に対応するものです。
オートショックAEDは2021年から日本国内で制限付き販売が始まり、2024年6月に販売先の制限が解除されたことで、今後歯科医院を含む様々な場所で目にする機会が増えるでしょう。
従来のAEDは、電気ショックが必要な場合に「ショックボタンを押してください」と指示があり、救助者がボタンを押す必要がありましたが、オートショックAEDは、心電図解析の結果、電気ショックが必要と判断されると、自動的に電気ショックを実施します。
操作方法に違いはありますが、いずれの機種も音声メッセージで使用者を誘導してくれるため、AEDの指示に「従う」ことが重要であるという点は共通しています。
歯科医院にAEDを設置している場合は、定期的に機種を確認し、スタッフ全員がその操作方法を理解しておくことが不可欠です。
3. 一次救命処置の質を高めるためのエビデンスと実践的アプローチ
JRC蘇生ガイドライン2025の変更点が示すように、BLSは単に手順を知っているだけでなく、実践において「質の高さ」が求められます。
この「質の高さ」をいかに確保するかについて、解説していきます。
《心理的準備がBLS手技の質に与える影響》
実は、心理的準備のない状況における一次救命処置の手技の質は、救助者の心理状態がBLSの手技に大きな影響を与えることがわかっています。
心理的準備のある状況とない状況でBLSの手技の質を比較した結果、心理的準備のない状況では、胸骨圧迫開始直後のテンポが有意に遅くなり、人工呼吸の手技の質も低下することがわかっています。
これは、現場での急変時に、パニックや不安といった心理的な影響によって、訓練で習得したはずの手技が十分に発揮できなくなる可能性があることを示唆しています。
歯科医療現場は、医療従事者である私たちにとって日常的な場所ですが、患者さんの急変という非日常的な事態に直面した際には、冷静さを保つことが極めて困難になります。
この研究結果は、定期的なBLS訓練が単なる手順の習得だけでなく、急変時の心理的ストレス下でも「質の高いBLS」を維持するための「心理的準備」としての意味を持つことを強調しています。
繰り返し訓練し、身体に手技を覚えさせることで、心理的な動揺があったとしても、最低限のパフォーマンスを維持できる可能性が高まります。
(まあ繰り返しの訓練で慣れるのなんて、普段の診療と同じですが)
4. 歯科医療現場でのBLS実践フローとAEDの活用
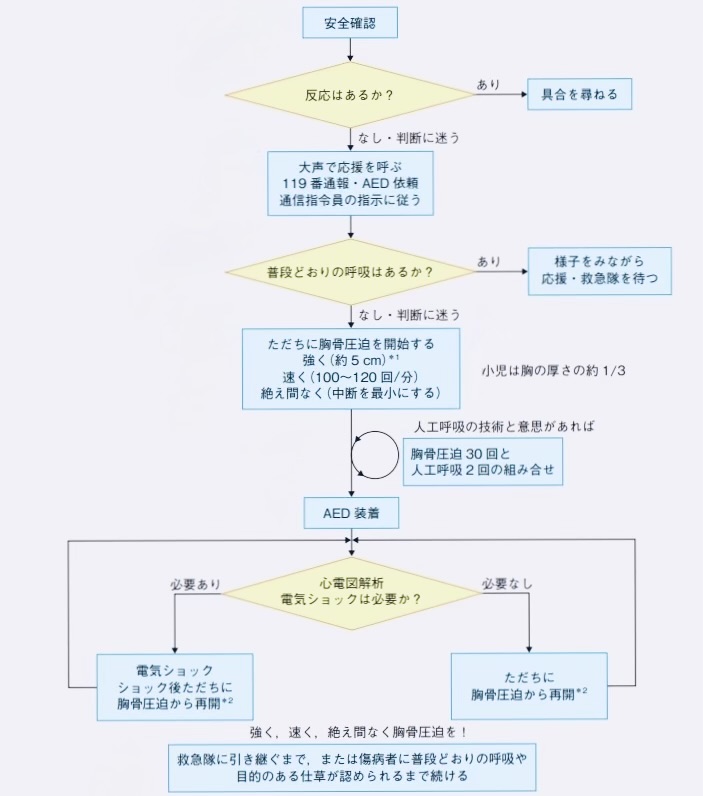
JRC蘇生ガイドライン2025を踏まえ、歯科医療現場におけるBLSの実践フローを以下に示します。
歯科医院という特殊な環境を考慮し、チームでの連携を意識したアプローチが求められます。
①周囲の安全確認
第一に、救助者自身の安全を確保します。
治療中の鋭利な器具、回転切削器具、薬品など、危険源を取り除き、安全を確保します。
患者さんが倒れている場合、安全な場所への移動を検討しますが、脊椎損傷のリスクを考慮し、無理な移動は避けます。
まずはその場で対応を開始できる環境を整えます。
②反応の確認
患者さんの肩を叩きながら、大声で「大丈夫ですか?」などと呼びかけ、意識の有無を確認します。この際、耳元で呼びかける、頬をつねるなど、より強い刺激を与えることも有効です。
反応がない場合、速やかに次のステップへ進みます。
③応援要請・119番通報・AED手配
反応がないと判断したら、躊躇なく大声で周囲に助けを求めます。「誰か来てください!」「急患です!」
特定の人物を指名して、明確に指示を出します。「あなた、119番通報してください!」「あなた、AEDを持ってきてください!」具体的な指示は、心理的ストレス下での他者の行動を促す上で非常に重要です。
119番通報時には、場所(歯科医院名、住所)、状況(患者の反応がない、呼吸をしていないなど)、実施中の処置(CPR開始、AED装着など)を簡潔かつ正確に伝えます。
AEDの設置場所は、歯科医院内でスタッフ全員が共有し、緊急時に迅速に持ち出せるようにしておく必要があります。
④呼吸の確認と心停止の判断(死戦期呼吸に注意)
患者の胸と腹部の動きに注目し、「普段通りの呼吸」があるかどうかを10秒以内で確認します。
先ほど説明したJRC蘇生ガイドライン2025で追記された「死戦期呼吸」の判断をここで適用します。
しゃくりあげるような、不規則で途切れ途切れの呼吸は、心停止の兆候であり、決して「呼吸をしている」状態とはみなしません。
呼吸がない、または普段通りの呼吸ではない、判断に迷うといった場合は、心停止と判断し、ためらうことなく胸骨圧迫を開始します。
胸骨圧迫による傷害リスクは低いことがJRC蘇生ガイドライン2025で明示されており、心停止の疑いがある場合は、迷わず行動することが患者の救命に繋がります。
⑤胸骨圧迫(強く、速く、絶え間なく)
胸の真ん中(乳頭と乳頭を結んだ線の真ん中)に手のひらの付け根を置き、もう片方の手を重ねて指を組みます。
肘をまっすぐに伸ばし、体重をかけて「強く(胸が5cm以上沈むように)、速く(1分間に100~120回のテンポで)、絶え間なく」胸骨圧迫を行います。圧迫と圧迫の間には、胸壁が完全に元に戻るように十分に解放します。
心理的準備が不十分な状況では、胸骨圧迫のテンポが低下する可能性があります。そのため、訓練時にテンポを意識した練習を重ね、急変時でも質の高い胸骨圧迫を維持できるよう身体に覚えさせることが重要です。
歯科治療中の場合は、まず患者の頭を後屈させ気道確保をし、口腔内の異物(詰め物、器具、義歯など)がないかを確認し、あれば除去します。
診療椅子を水平にし、スタッフが胸骨圧迫しやすい体位を確保することが重要です。
⑥人工呼吸
胸骨圧迫30回に対して、人工呼吸を2回行います。
気道を確保し(頭部後屈・顎先挙上法)、鼻をつまみ、患者の口を覆って、胸が軽く持ち上がる程度の息を1秒かけて吹き込みます。
心理的準備がない状況では、人工呼吸の手技の質も低下する傾向があります。
訓練でポケットマスクなどの感染防御具の使用法を含め、正確な人工呼吸の手技を習得しておくことが不可欠です。
感染リスクを懸念して人工呼吸に抵抗がある場合や、自信がない場合は、胸骨圧迫だけでも継続することが推奨されます。
なお大抵の歯科医院にはアンビューバックが常備されていると思います。
使い方は必ずスタッフに周知しておきましょう。
⑦AEDの使用
AEDが到着したら、CPRを中断する時間を最小限にしつつ、速やかに使用を開始します。
⚫︎電源を入れる
多くの場合、蓋を開けると自動的に電源が入ります。
⚫︎音声ガイダンスに従う
AEDは使い方を音声で指示してくれます。その指示に落ち着いて従います。
⚫︎パッドを貼る
JRC蘇生ガイドライン2025の追記に従い、「服をすべて脱がさなくてもよい。適切な位置の素肌にパッドが貼れればよい」という原則を理解しておきます。
セーターなどの厚手の衣類は除去し、薄手の肌着などは必要に応じて調整します。
時間のロスを避けるため、迅速な対応が求められます。
パッドは、右胸上部と左脇腹下部に貼ります。貼付位置はパッドに図で示されています。
⚫︎心電図解析
パッドを貼ると、AEDが自動的に心電図解析を開始します。
この際、「体に触れないでください」という指示が出ますので、全員が患者から離れます。
⚫︎電気ショック(必要であれば)
ショックが必要と判断された場合、「ショックが必要です。体に触れないでください」と指示が出ます。
周囲の安全を確認し、ショックボタンを押します(オートショックAEDの場合は自動で放電されます。)
ショック後、AEDが「ただちに胸骨圧迫を開始してください」と指示を出しますので、中断なくCPRを再開します。
ショックが不要と判断された場合も、CPRを再開します。
⚫︎一次救命処置の継続
救急隊が到着し、引き継ぐまで、または患者が意識を取り戻し、普段通りの呼吸が再開するまで、胸骨圧迫と人工呼吸を継続します。
救助者が疲労してきた場合は、2分を目安に交代しながら、質の高いCPRを維持します。
歯科医院内では複数のスタッフがいるため、交代要員を確保しやすい利点があります。
5. 歯科医院におけるBLS訓練と備えの重要性
BLSは一度学んだら終わりではなく、継続的な訓練と実践的な備えが重要です。
特に歯科医療現場では、以下の点に留意した訓練と体制づくりが求められます。
①定期的な実践的訓練の実施
JRC蘇生ガイドライン2025の内容を反映した最新のBLS訓練を、少なくとも年1回は実施することが望ましいです。
リアルなシミュレーションを取り入れ、急変時の心理的ストレス下でも対応できるよう、反復練習を行うべきです。
歯科診療室という限られたスペース、診療椅子、使用中の器具といった歯科特有の環境を想定したシナリオ訓練は特に有効です。
胸骨圧迫の質(深さ、速さ、解放)を客観的に評価できるマネキンやフィードバックデバイスを活用し、常に質の高いCPRを目指します。
人工呼吸の手技や、ポケットマスクなどの感染防御具の正しい使用法も徹底します。
②明確なチームアプローチの確立
歯科医院のスタッフ全員が、緊急時における自身の役割(CPR担当、AED担当、119番連絡担当、記録担当、家族対応担当など)を明確に理解し、練習を通じてスムーズに連携できるよう訓練しておく必要があります。
リーダーを中心に、指示出し、情報共有、役割交代が円滑に行えるよう、コミュニケーション訓練も重要です。
③AEDの設置と適切な管理
歯科医院へのAED設置は、患者の安全を確保する上で強く推奨されます。設置場所は、スタッフ全員がすぐに持ち出せる、分かりやすい場所に掲示しておきます。
AED本体や消耗品(バッテリー、パッドなど)の有効期限を定期的に確認し、交換を怠らないようにします。
院内に設置されているAEDの機種(標準型かオートショック型か)をスタッフ全員が把握し、それぞれの操作方法について理解しておくことが大切です。
④医療機器・薬剤の準備と確認
BLSのみならず、歯科医療現場で起こりやすい急変(アナフィラキシー、低血糖など)に対応できる最低限の医療機器(酸素供給装置、吸引器、血圧計、血糖測定器など)や薬剤(アドレナリン自己注射薬、ネフィーなどのアドレナリン点鼻薬、経口血糖剤など)を常備し、その使用法についてスタッフ全員が習熟しておくべきです。
これらの医療機器や薬剤も、定期的な点検と有効期限の確認が必要です。
6.終わりに
歯科医療の現場において、患者の急変は常に起こり得る現実です。
JRC蘇生ガイドライン2025の改訂は、救助者のためらいを軽減し、より多くの命を救うことを目的としており、その内容は歯科医療従事者にも直接的に適用されます。
また、心理的準備とチーム連携もBLSの質を左右する大事な要因です。
「救える命を救う」という医療従事者としての崇高な使命を果たすためには、日々の診療技術の向上はもちろんのこと、万が一の事態に備えた、継続的な学習と実践的な訓練が不可欠です。
勇気を持って行動し、冷静に判断し、確かな手技で患者の命を繋ぐ。私たち歯科医療従事者一人ひとりが、この意識を高く持ち続けることが、地域医療に貢献する歯科医院としての信頼を築き、患者さんの安全を確保する最善の道となるでしょう。