2026年2月24日
(院長の徒然コラム)
はじめに
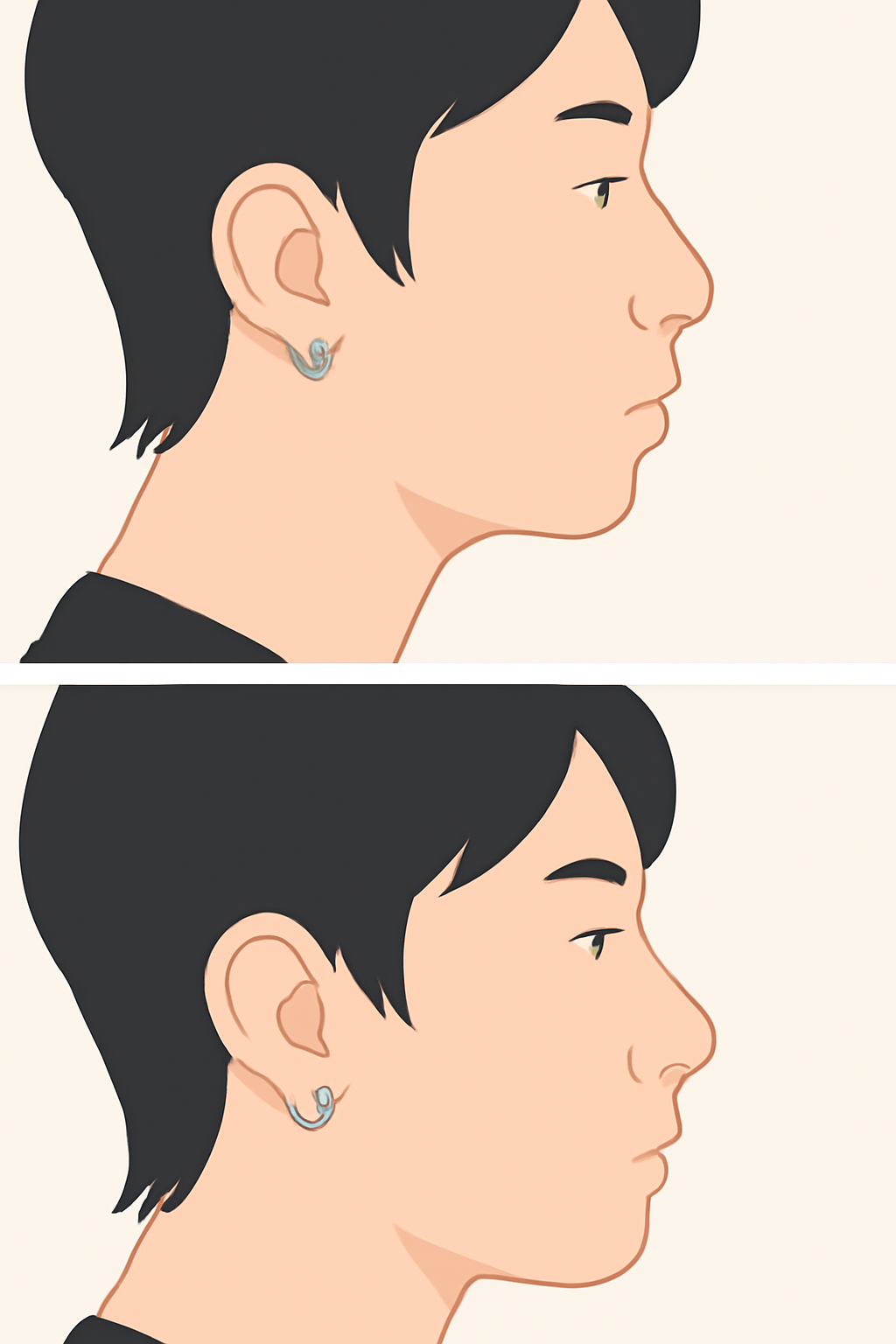
近年、フェイスライン整形や顎先形成を目的に下顎部へヒアルロン酸注入を行う美容医療が増えています。
手軽でダウンタイムが比較的短いことから人気の施術ですが、顔面の解剖学的構造や口腔内の病変を十分に評価せずに注入を行うと、重篤な合併症を招く危険があります。
特に歯科分野で言うと、下顎前歯部に根尖病巣(歯の根元の感染性病変)が存在し、皮膚や粘膜に向かうフィステル(瘻孔)が形成されている場合、下顎骨骨膜上へのヒアルロン酸注入は局所感染の悪化や新規感染のリスクを高めます。
本コラムでは、患者と施術者(美容整形医)向けに、その理由、想定される合併症、事前チェックと予防、万一感染が疑われる場合の対応についてまとめます。
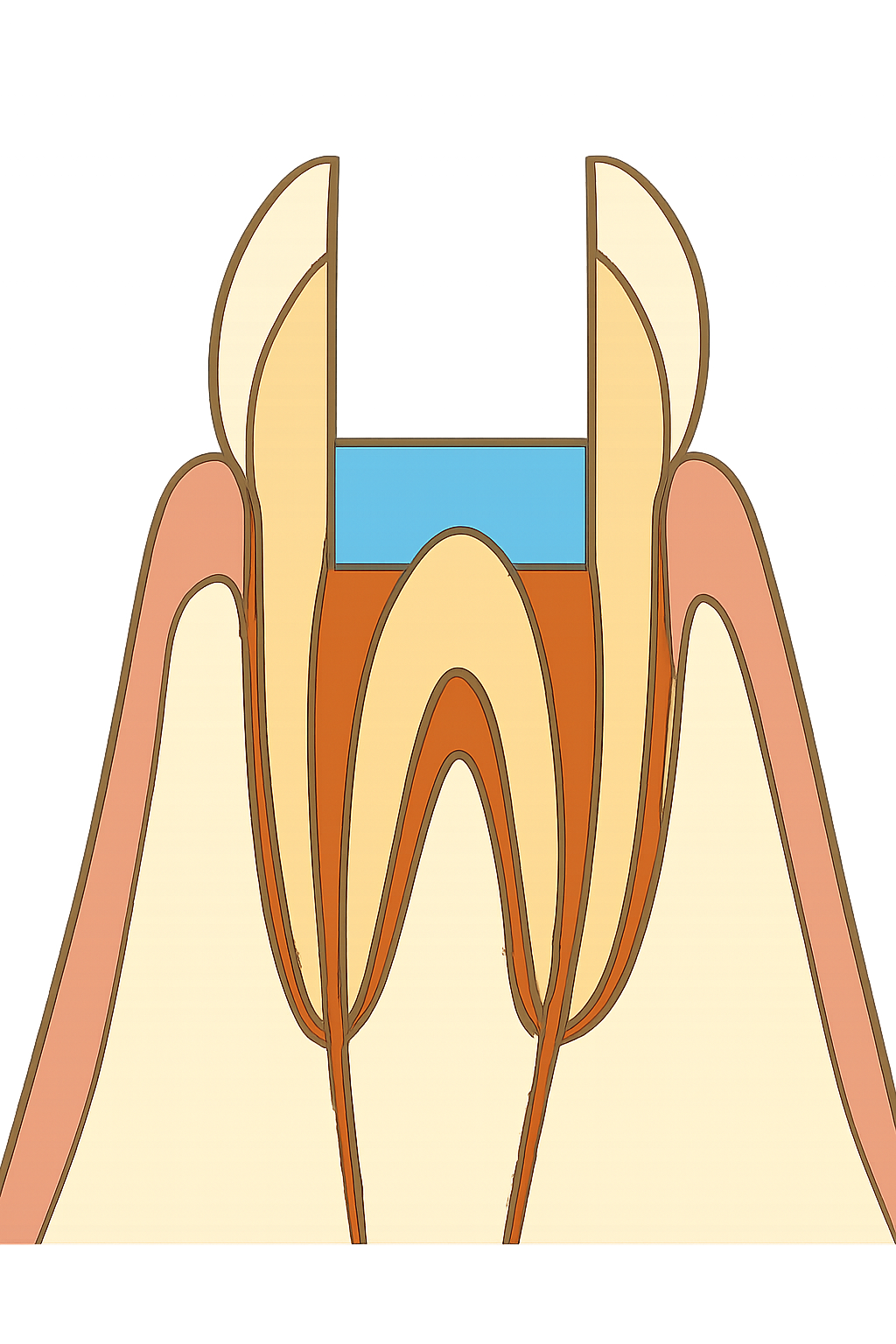
なぜ根尖病巣・フィステルが問題か?
根尖病巣は歯髄(歯の神経)が死んで細菌感染が根尖部(歯根の先端)に波及してできる病巣で、周囲骨を溶かし炎症を惹起します。
この根尖病巣感染が慢性化すると膿や炎症を逃がすための通路(フィステル)が粘膜表面に形成されることがあります。
この際膿は骨内を溶かし、骨膜も破って感染物質を外に出していきます。
フィステルは一見小さな開口に見えることがありますが、内部は活動性の感染経路です。
下顎前歯部の根尖病巣は、下顎骨の皮質骨や骨膜まで波及している可能性が高く、骨膜上(骨の表面近く)への注入は感染性物質や異物(ヒアルロン酸)が感染源と接触する機会を増やします。
ヒアルロン酸は本来異物であり、生体内で徐々に分解されますが、感染環境下ではバイオフィルム形成や細菌温床となりやすく、感染の持続化や局所壊死、慢性化を招くリスクがあります。
想定される合併症・リスク
美容整形医が口腔内や下顎骨の精査を怠り、安易にヒアルロン酸注入を行うと、以下のような重篤な症状を引き起こします。
①注入部位の局所感染(化膿、腫脹、疼痛、発赤)
②長期にわたる感染の持続化や再発(フィステル経由での排膿の持続)
③ヒアルロン酸周囲の被膜形成とバイオフィルム化による除去困難化
④周囲軟部組織や皮膚の壊死(重度の感染や血流障害が生じた場合)
⑤瘢痕、長期の審美的問題
⑥全身性の感染合併症(稀ではあるが、免疫抑制状態ではリスク増大)
⑦美容医療・歯科治療双方での治療遅延や患者トラブル(医療訴訟・信頼低下につながるケース)
患者に向けた注意喚起(受診前・受診時のチェックポイント)
患者さんも、顎ヒアルロン酸注射を受ける際は、必ず感染源があることを申告することが重要です。(特に下顎の前歯)
口腔内に痛み、違和感、腫れ、歯のぐらつき、膿や悪臭がある場合は必ず歯科で検査・治療を受けてください。
これらは根尖病巣や歯周感染のサインである可能性があります。
また、顎や顎下、口周りに小さな「吹き出し」や「穴」のようなもの(フィステルの開口)がある場合、それは慢性感染の出口かもしれません。
美容目的の注入を受ける前に歯科で診察を受けてください。
施術前の問診で「過去に抜歯した部位の不調」「以前の歯科治療で神経を取った歯がある」「慢性的に口内に不快感がある」等を正直に伝えてください。
また術前に口腔内のレントゲン(パントモ、歯根周囲の単純X線、必要ならCT)で根尖病変の有無を確認することを推奨します。
(多く美容整形クリニックでは、顎ヒアルロン酸施術前に顎骨レントゲンを撮ることを行っていません!)
美容クリニック側で歯科評価が難しい場合は、事前に歯科受診を行うか、最低でも口腔内の自己申告と視診によるチェックを行うよう伝えてください。
美容整形医に向けた注意喚起(術前評価と対応)
施術前のスクリーニングを徹底をお願いいたします。
口腔内症状(疼痛、排膿、歯の違和感・変色)、術前写真で粘膜表面の開口や瘢痕、腫脹の有無、触診での圧痛点を必ず確認お願いします。
レントゲン撮影も本来ならば必須でお願いしたいところです。
もしリスクが疑われる場合は歯科での精査を依頼してください。
そして歯科医師による臨床診査、パノラマX線や歯根周囲の歯科用レントゲン、必要に応じてCBCT(歯科用CT)で根尖病変や骨欠損、フィステルの走行を確認してもらってください。
感染が確認された場合は、感染源(根尖病巣)を優先して治療することが大切です。
その場合は根管治療、抜歯、外科的治療(根尖切除や排膿・デブリードマン)など歯科的処置が必要です。
美容注入は感染が完全にコントロールされ、治癒が確認されるまで延期してください。
また、下顎骨骨膜上への注入を行う際は、感染リスクのある領域を避けるか、深さ・量を慎重に調整してください。
無菌操作の徹底、使い捨て器具の使用、適切な消毒操作はもちろん必須です。
口腔内の潜在的な感染が施術結果や合併症に影響する可能性を明確に説明し、記録に残すこともお忘れなくお願いいたします。
周知とは思いますが、顎へのヒアルロン酸(HA)注入が過剰または不適切に行われると、稀ながら下顎骨の吸収(骨吸収、骨溶解)を来す可能性があります。
大きなボリュームを長期間または頻回に注入し続けると、継続的な圧力が骨に加わり骨吸収を促す(圧迫性骨吸収)ことになり、たとえフィステルが無くとも、根尖病巣部まで骨吸収が進んでしまうと、感染してしまいます。
もし注入後に感染が疑われたら(患者向け)
早急に施術を受けたクリニックまたは歯科を受診してください。
症状としては、注入部位の激しい痛み、腫れ、発赤、熱感、膿の排出、発熱などがみられます。
抗生剤投与や排膿処置、必要時にヒアルロン酸の溶解(ヒアルロニダーゼ使用)や外科的排膿・デブリードマンが必要になる場合があります。
感染がもし骨に及んでいる場合(骨髄炎)には長期の治療が必要です。
早期対応が予後を大きく改善します。症状を軽視せず受診してください。
歯科医へ:連携の重要性と具体的な対応
実は先日上記のような患者様が当院を受診されました。
昨今、顎ヒアルロン酸注入は多くの方がされています。
しかし、根尖病巣からヒアルロン酸注入部への感染症例の報告は、十分になされていません。
それは美容整形医の仕事ではなく、我々歯科医療従事者が声をあげなければならないものです。
どうかこのコラムをお読みいただいている歯科医療従事者の方は注意喚起と症例報告、そして以下のことをお願いいたします。
美容医からの相談には、歯科的所見(根管の状態、根尖病変の有無、フィステルの経路、骨吸収の程度)を明確に返答してください。
必要ならば術前の画像を共有し、ヒアルロン酸注入が安全かどうか評価しましょう。
根尖病変がある場合は根管治療(再治療含む)や抜歯、外科的治療が先行すべきです。
慢性フィステルがある場合は、感染の源が解決するまで注入を延期する旨を明確に伝えてください。
注入後に感染が起きた症例に対しては、歯科的処置と美容外科的処置の同時管理が必要です。感染コントロール後の再建や瘢痕対策など、包括的なプランを患者と共有してください。
予防のための具体的確認事項(チェックリスト)
①患者問診で口腔内症状の有無を確認する(疼痛、膿、違和感、歯の不具合)。
②口腔内視診・触診を実施する。皮膚表面の小孔(フィステル)や圧痛点を確認。
③疑わしい場合は歯科での画像診断(パノラマ、歯根周囲X線、CBCT)を依頼する。
④感染が確認されたら、歯科的治療完了・治癒確認後に注入を行う。
⑤無菌操作と適切な注入深度・量の管理を徹底する。
⑥患者に感染兆候(痛み、腫れ、発赤、排膿、発熱)を説明し、異常時の受診先を明示する。
終わりに(患者と施術者双方へのメッセージ)
ヒアルロン酸注入は有用で効果的な美容治療ですが、「無菌の皮膚や軟組織」に対して行われることが前提です。
口腔は細菌が常在する特殊な環境であり、特に根尖病巣やフィステルの存在は見逃してはならない重大なリスク要因です。
患者は自身の口腔状態を正直に申告し、施術前に必要な歯科検査を受けてください。
美容医は口腔の基礎的なスクリーニングを怠らず、疑わしければ必ず歯科と連携・紹介する責任があります。
適切な診断と治療、連携があれば、不要な合併症は大幅に防げます。
安全で満足度の高い治療を実現するために、双方で情報共有と慎重な判断を心がけてください。