2026年4月23日

(院長の徒然コラム)

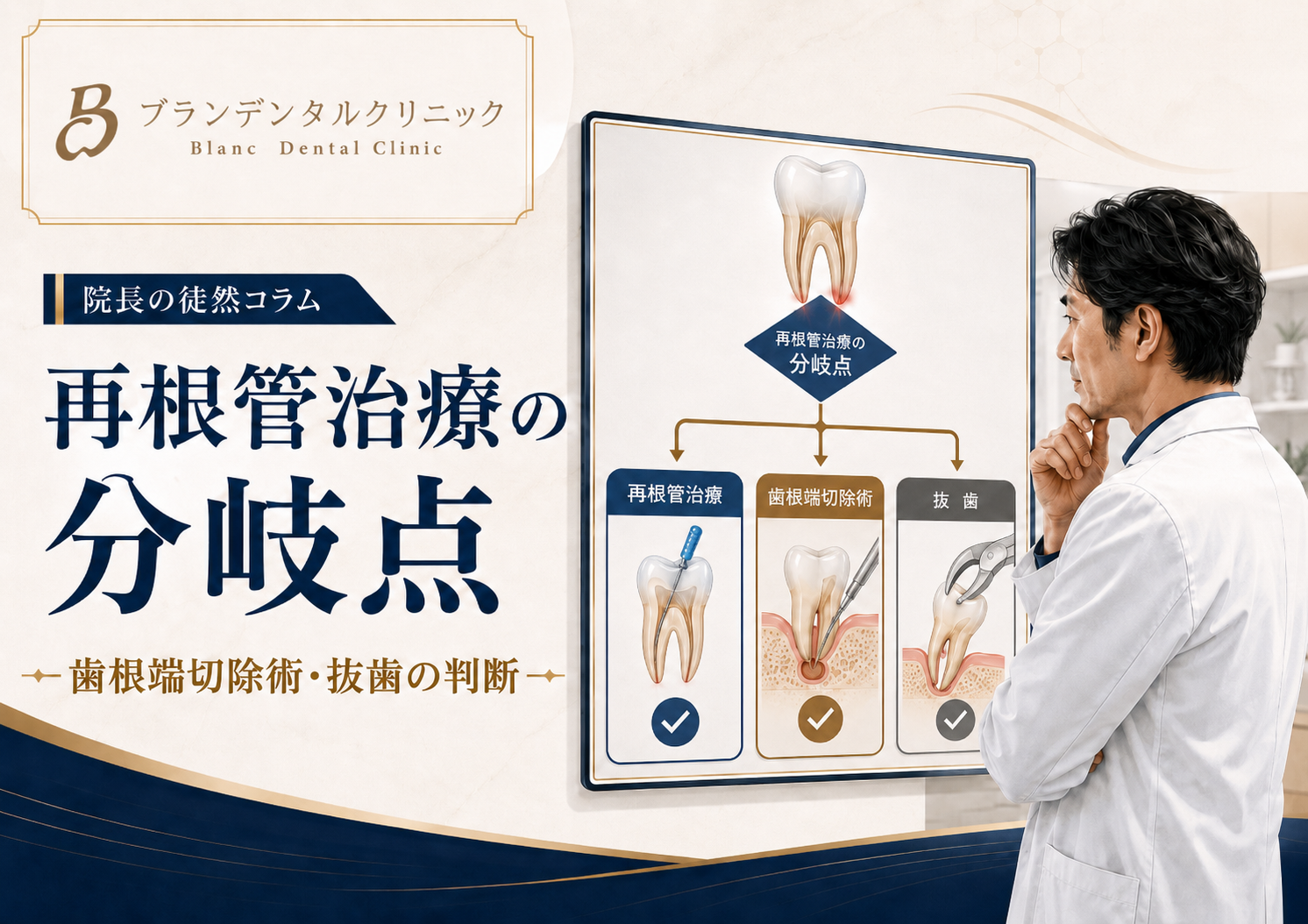
第四章:術前管理とリスク評価:科学的根拠に基づく判断基準
抗血栓療法患者の抜歯において、術前のリスク評価は「止まるかどうか」を予測するだけでなく、「万が一の際にどう対処するか」というバックアッププランを構築するために不可欠です。
1. ワルファリン服用者の管理基準:なぜ「3.0」なのか
2025年版ガイドラインにおいて、ワルファリン服用者の抜歯基準は「PT-INR 3.0以下」と定められています。
ここで特筆すべきは、ベースとなったスコットランドCPG(2022年版)では「4.0未満」とされている点です。
日本が独自の基準として「3.0」を採用した背景には、日本人の凝固能の特性と、国内の維持目標値(高齢者で1.6~2.6、非高齢者で2.0~3.0)があります。
3.0以下であれば、休薬なしでの抜歯による術後出血のリスクは、非内服者と比しても臨床的に許容できる範囲であることが、多くの国内研究で裏付けられています。
※検査のタイミング
理想的には処置前24時間以内ですが、数値が安定している患者であれば「72時間以内」のデータで代用可能です。
もし72時間を超えていたり、食事や体調の変化が疑われる場合は、当日の再検査を検討すべきです。
2. DOAC(直接経口抗凝固薬)の内服タイミング調整
DOACにはワルファリンのようなINR管理がありません。
しかし、血中濃度がピークに達する時間帯(内服後2~4時間)に抜歯を行うことは、術中・術後出血のリスクを不必要に高めます。
⚫︎「トラフ(血中濃度が最も低い状態)濃度」での処置を行う
1日1回服用の薬剤(リクシアナ等)であれば「内服直前」に、1日2回服用の薬剤(エリキュース等)であれば「朝の分を飲む前(または抜歯後にずらす)」といったスケジューリングが、2025年版では「弱い推奨」ながらも具体的に提案されています。
これは「休薬」ではなく、あくまで「薬効がマイルドな時間帯を狙う」という合理的な戦略です。
第五章:歯科外科処置の術式分類: 「難抜歯」への適応拡大
これまでの診療指針では、抗血栓薬の継続下抜歯は「侵襲の少ない単純抜歯」に限定される風潮がありました。
しかし、2025年版ガイドラインは、その壁を大きく打ち破りました。
1. 低出血リスクと高出血リスクの定義
ガイドラインでは、抜歯を以下の2群に大別しています。
①低出血リスク(普通抜歯)
1〜3本程度の単純抜歯。粘膜剥離や骨削合を伴わないもの。
②高出血リスク(難抜歯・埋伏智歯)
フラップを形成し、歯槽骨の削除や歯冠分割を必要とする抜歯。
2. 「継続下での難抜歯」への挑戦
2025年版における最大の変更点は、「難抜歯や埋伏智歯抜歯であっても、原則として薬を中断せずに行うべきである」という方針を明示したことです。
フラップを開け、骨を削る処置は、当然ながら出血量は増えます。
しかし、これまでの臨床研究のメタ解析により、「適切な局所止血処置(後述)」さえ行えば、血栓症のリスクを冒してまで休薬するメリットはないと判断されました。
《段階的抜歯の推奨》
ただし、一度に5本、10本といった多数歯抜歯を行う場合は、依然として高リスクです。
ガイドラインでは、これらを「数回に分けて行う」ことで、1回あたりの出血総量を抑制することを強く推奨しています。
第六章:局所止血技術:材料の選択と手技の勘所
薬を止めない歯科治療において、歯科医師に求められる最大のスキルは、言うまでもなく「止血技術」です。
2025年版では、止血法に関するシステマティックレビューの結果が詳細に解説されています。
1. 物理的圧迫の再評価
最もシンプルで、かつ最も強力なのは「ガーゼによる圧迫」です。
ガイドラインでは、「30分間の確実な圧迫」を基本としています。
患者様が「噛んでいるつもり」でも、麻痺や疼痛で圧迫が不十分なことが多いため、診療室で歯科医師が止血を確認するまで帰宅させない徹底した管理が求められます。
2. 止血剤の使い分け
①酸化セルロース(サージセル等)
抜歯窩内で血液を吸ってゲル化し、酸性の環境を作ることで凝固を促進します。
2025年版でも推奨される主要なデバイスです。
②ゼラチンスポンジ(スポンゼル等)
フィブリンの網目構造をサポートします。しかし異物に過ぎないので、個人的には推奨しません。
※注:ゼラチン製剤については、2025年9月をもって国内販売が中止されました。
今後の代替マテリアル(コラーゲンスポンジ等)への移行についても、臨床現場では注視する必要があります。
③フィブリン糊・トラネキサム酸ガーゼ
難止血症例において有効ですが、保険適応や使用方法に工夫が必要です。
3. 縫合手技のポイント
抜歯窩を緊密に閉鎖すること(一次閉鎖)は、抗血栓療法患者においては必ずしも正解ではありません。
あくまでも「血餅の保持」を目的とした縫合をしなくてはなりません。
8字縫合や水平マットレス縫合を用い、抜歯窩に詰め込んだ止血剤や形成された血餅が、舌の動きや飲食物で脱落しないように「蓋」をするイメージでの縫合が、2025年版の内容に合致した手技と言えます。
4. 保護床(パック)の活用
2025年版では、術後の抜歯窩を外的刺激から保護するための「保護床(シーネやパック)」の有用性が、これまで以上に強調されています。
特に多数歯抜歯や難抜歯においては、物理的な障壁を作ることで遅発性出血のリスクを劇的に下げることができます。
七章:合併症への対応と術後管理:術後出血の防波堤
「術後に血が止まった」ことを確認しても、抗血栓薬服用患者には、帰宅後のリスクが付きまといます。
1. 遅発性出血(Delayed Bleeding)への理解
抗血栓薬の種類によっては、抜歯から数時間後、あるいは数日後に再出血することがあります。
①DOACの場合
抜歯後に服用した「次の1錠」が効き始めたタイミングで再出血するケースがあります。
②ワルファリンの場合
数値が変動しやすい(風邪薬やアルコールの影響等)ため、数日後の出血に注意が必要です。
2. 疼痛管理と血圧の関係
抜歯後の疼痛は、交感神経を刺激し、血圧を上昇させます。
血圧の上昇は、一度止まった出血ポイントを再度こじ開ける「最大の敵」です。
《NSAIDs(痛み止め)との相互作用》
ロキソプロフェン等のNSAIDsは、それ自体にわずかな抗血小板作用があり、またDOACやワルファリンとの併用で消化管出血のリスクを高めることが知られています。
患者の状態によっては、アセトアミノフェンを第一選択とするなどの配慮も、2025年版の知識として重要です。
3. 患者への具体的指示
「安静にしてください」という言葉だけでは不十分です。
「当日は入浴ではなくシャワーのみ」「飲酒は厳禁」「強いうがいは禁止」といった、血餅を壊さないための具体的なNG行動を、チェックリストなどを用いて伝えることが、合併症防止の防波堤となります。
(第2回 完)
【最終回:第3回予告】
いよいよ完結編です。
⚫︎医科歯科連携の「攻め」のテンプレート。
⚫︎法的・倫理的なリスク管理。
⚫︎紹介状の書き方一つで変わる、内科医との信頼関係。
⚫︎総括へ。